A columna vertebral é un sistema biocinemático único; é capaz de soportar cargas sen danos, pero como calquera estrutura, desgasta co paso do tempo. A unha idade nova mantense un estado estable grazas á rápida capacidade de rexeneración, pero despois de 50 anos a súa oferta diminúe gradualmente, o que leva ao desenvolvemento da osteocondrose.
A osteocondrose é a patoloxía dexenerativa-distrófica máis común da columna vertebral, que posteriormente se estende ás estruturas veciñas do segmento espinal.
Teorías do desenvolvemento
A etioloxía da osteocondrose é descoñecida. Teorías actuais sobre a orixe desta enfermidade:
- Metabolismo.Cambios no metabolismo do disco intervertebral debido ao seu secado (a cantidade de auga a unha idade nova é do 88%, co aumento da idade o contido de auga diminúe ata o 60%).
- Embarcación.Cambios no fluxo sanguíneo da columna vertebral (ocorre na idade adulta, pero é posible un desenvolvemento máis temperán debido a lesións, trastornos metabólicos, infeccións).
Estas teorías ás veces combínanse nunha soa: a involución, que se basea nunha violación do trofismo, especialmente naqueles tecidos onde non hai vasos. Na infancia, hai unha rede vascular nos discos intervertebrais, pero despois de que a arquitectura da columna vertebral se desenvolveu completamente, esta rede está pechada polo tecido conxuntivo.
- Teoría hormonalmáis polémica. O estado hormonal xoga un certo papel no desenvolvemento da osteocondrose, pero non é apropiado referirse só aos niveis hormonais. Esta teoría é máis relevante para as mulleres posmenopáusicas.
- Teoría mecánicafala sobre a conexión entre a aparición de osteocondrose e a sobrecarga de certas partes da columna.
- Teoría de anomalías- un caso illado da teoría mecánica. As anomalías dos corpos vertebrais, a fusión dos corpos vertebrais, a non fusión do arco debido a un biomecanismo incorrecto conducen á sobrecarga dos discos intervertebrais e conducen á destrución do tecido óseo.
Estas teorías teñen unha razón para existir, pero ningunha delas é universal. É máis correcto chamar a osteocondrose como unha enfermidade multifactorial caracterizada por predisposición xenética e factores provocadores.
Factores que contribúen ao desenvolvemento da enfermidade
- Factor de gravidade:Para a columna vertebral, calquera cambio non fisiolóxico simplemente desencadea moitas reaccións musculares.
- Factor dinámico:Canto maior e máis longa sexa a carga sobre a columna, maior e máis tempo estará exposta ao trauma (persoas propensas a posicións forzadas prolongadas; levantamento constante de obxectos pesados).
- Factor dismetabólico:nutrición insuficiente da columna vertebral debido a enfermidades autoinmunes, efectos tóxicos.
Sábese que comer alimentos de pratos de aluminio leva á súa acumulación nos ósos, o que contribúe posteriormente ao desenvolvemento da osteocondrose. Comer alimentos a partir de pratos feitos cunha aliaxe de aluminio e ferro ten un efecto negativo no corpo humano. Ao preparar os alimentos, as micropartículas entran no tracto gastrointestinal e, dado que tamén conteñen chumbo, este metal acumúlase no corpo, cuxa intoxicación se manifesta na neuroosteofibrose (o tecido defectuoso cambia na unión do tendón e o músculo).
- Factor xenético.Cada persoa ten un nivel individual de flexibilidade, que está directamente correlacionado coa proporción de fibras do tecido conxuntivo (coláxeno e elastina) e que se herda xeneticamente. A pesar de todo isto, hai estándares na relación de fibras; As desviacións conducen a un desgaste máis rápido da columna vertebral.
- Factor biomecánico– Movementos non fisiolóxicos na superficie articular da columna. Isto é causado pola atrofia muscular (o síntoma clínico é a dor que se produce ao dobrarse e torcerse).
- Factor aséptico-inflamatorio– xeralmente un proceso inflamatorio rápido nos discos intervertebrais. A desnutrición do disco intervertebral provoca microdefectos na columna vertebral. Nestes microdefectos fórmanse áreas de tecido morto.
Os síntomas da osteocondrose da columna vertebral
O síntoma principal da osteocondrose é a dor nas costas, que pode ser constante ou periódica, dolorosa ou aguda, e adoita agravarse por movementos bruscos e actividade física.
A osteocondrose é unha enfermidade común entre os atletas. Xorde dun desaxuste entre as capacidades fisiolóxicas e as cargas motoras, que contribúen ao microtraumatismo e ao desgaste do tecido espinal.
A localización dos síntomas depende en gran medida da parte da columna na que se produce o proceso patolóxico (cervical, torácico, lumbosacro). Se o proceso patolóxico está localizado en varias partes, chámase osteocondrose mixta.
| Tipo de osteocondrose | Cervical | Peito | Lumbosacro | Mixto |
|---|---|---|---|---|
| cadro clínico |
|
|
|
A dor é estable ou esténdese a todas as partes da columna. |
| Complicacións |
|
|
Mielopatía por compresión (compresión da medula espiñal por varias neoplasias). |
todas as complicacións que son posibles coa osteocondrose cervical, torácica e lumbosacra. |
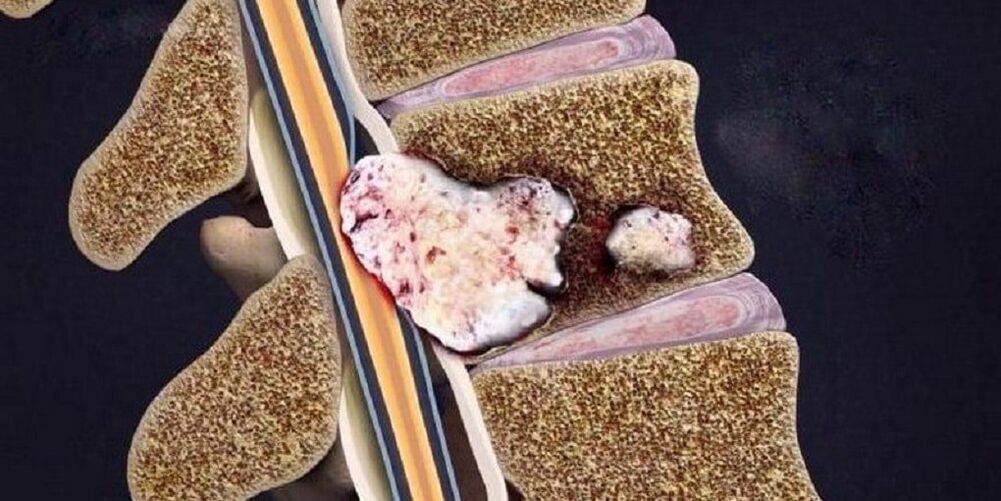
Etapas da osteocondrose
| etapas | Primeira | Segundo | Terceiro | Cuarto |
|---|---|---|---|---|
| Cambios na columna vertebral |
|
|
Rotura e desprazamento do disco intervertebral con inmersión doutros elementos circundantes na súa cavidade, o que leva ao desenvolvemento de síntomas inflamatorios locais. | Destrución doutros elementos das articulacións intervertebrais, disposición patolóxica das superficies articulares, crecementos óseos marxinais. |
| Queixas dos pacientes | Ausente ou indica molestias ao permanecer moito tempo na mesma posición. | Molestias e dor con certos tipos de exercicio. | Dor nas costas, pescozo, lumbar, sacro ou cóccix, dependendo da localización. | Dor constante en toda a columna. |
Diagnóstico diferencial
- Infarto agudo de miocardio.A dor concéntrase na zona do corazón e só irradia (esténdese) desde alí ata o pescozo, a mandíbula inferior e o brazo. A enfermidade comeza sen motivo ou despois da actividade física coa aparición de dores de presión que non están asociadas aos movementos da columna vertebral. Despois de media hora, a dor alcanza o seu máximo, a persoa desenvolve falta de aire e medo á morte. O diagnóstico confírmase mediante un electrocardiograma (ECG) e marcadores de necrose miocárdica.
- Hemorraxia subaracnoidea(Hemorraxia entre a aracnoides e a piamadre do cerebro). Nalgúns casos, pode ocorrer unha dor intensa na columna vertebral debido ao efecto tóxico do sangue derramado nas raíces da columna. O principal signo clínico é a presenza de sangue no líquido cefalorraquídeo.
- Anomalías da columna vertebral.Exame mínimo: radiografía de cranio e columna cervical en proxección frontal e lateral. As anomalías máis comúns da columna vertebral son: fusión do atlas (primeira vértebra cervical) co óso occipital, depresión dos bordos do foramen occipital na cavidade cranial, fusión das vértebras, cambios na forma e tamaño do occipital. vértebras.
- Linfadenite cervicaltamén pode ir acompañada de dor no pescozo, ás veces empeorada por flexión e torsión. O diagnóstico non é difícil: ganglios linfáticos agrandados e dolorosos; Historia de dor de garganta frecuente.
- Mieloma múltiple.A dor na columna aparece gradualmente no contexto da perda de peso progresiva e febre periódica. O sinal de laboratorio máis importante é a proteína na orina.
- Tumor ou metástasis na columna.As indicacións dunha neoplasia maligna son: perda de peso progresiva, cambios de laboratorio e ecografía das fontes de metástase: riles, pulmóns, estómago, tireóide, próstata.
- Poliartrite reumática e infeccioso-alérxicadiferenciado segundo a historia clínica, a temperatura corporal moderadamente elevada e predominantemente danos nas grandes articulacións.
- Depresión enmascarada.Os pacientes "forzan" patoloxías inexistentes (neste contexto, síntomas de osteocondrose), o intento de explicarlles a esencia do que está a suceder atópase nun muro de malentendidos. Os signos de depresión enmascarada son: diminución do estado de ánimo, concentración e rendemento; trastornos do sono e do apetito; pensamentos e accións suicidas.
- Úlcera de estómago e duodeno, pancreatite e colecistiteO diagnóstico realízase en función da conexión da dor coa inxestión de alimentos, estudos de laboratorio (FGDS, análise xeral de sangue, proba bioquímica de sangue, actividade das encimas pancreáticas, exame de ultrasóns dos órganos abdominais).
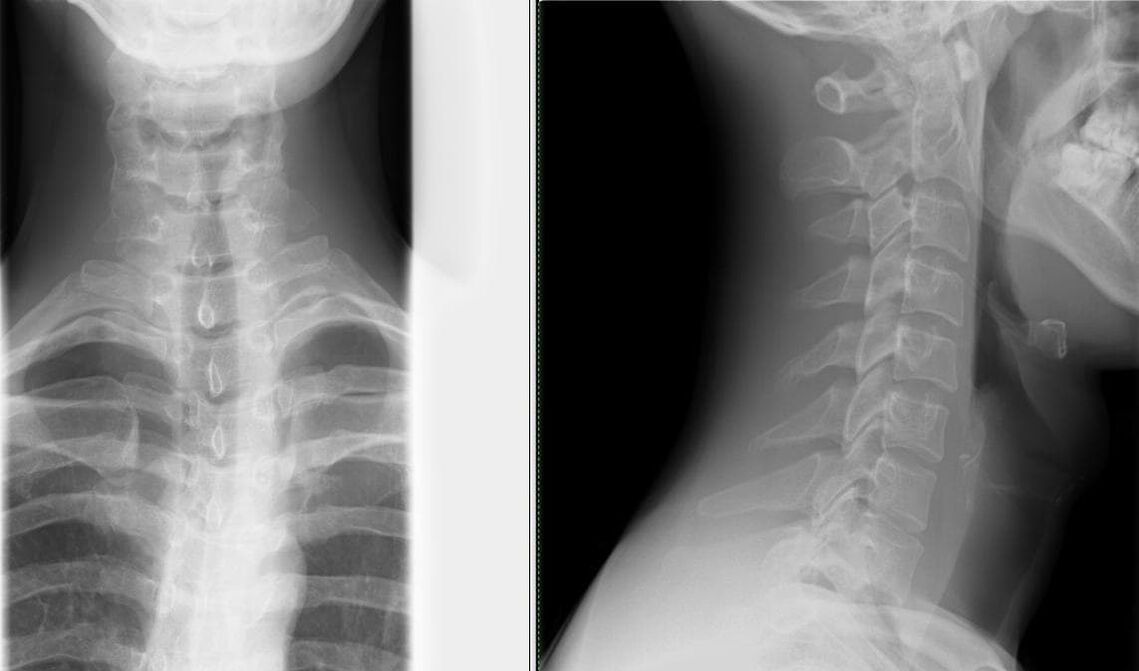
Diagnóstico da osteocondrose
- Na maioría das veces, un paciente reclama a un neurólogo, que recolle unha anamnese sobre a vida e a enfermidade do paciente e realiza un exame neurolóxico. Un neurólogo examina a columna en tres variantes (de pé, sentado e deitado). Ao examinar as costas, preste especial atención á postura, aos ángulos inferiores dos omóplatos, ás cristas dos ósos pélvicos, á posición das cinturas escapulares e á expresión dos músculos das costas. A palpación revela deformación, dor e tensión muscular.
- Cando se diagnostica a osteocondrose, é necesaria unha consulta adicional de especialistas especializados para excluír patoloxías con síntomas similares (cardiólogo, terapeuta, reumatólogo).
- Realización de probas de laboratorio obrigatorias (análise xeral de sangue, análise xeral de orina, análise bioquímica de sangue).
- Os estudos de confirmación son fundamentais:
Radiografía da columna en dúas proxeccións – o método máis sinxelo para detectar cambios na columna vertebral (estreitamento da brecha entre as vértebras);Dependendo do grao, na imaxe de raios X son visibles diferentes cambios:
Grao Primeira Segundo Terceiro Cuarto Signo de raios X Sen signos radiolóxicos. Cambios na altura dos discos intervertebrais. Protrusión (abombamento na canle espinal) dos discos intervertebrais ou mesmo prolapso (perda). Formación de osteofitos (crecementos óseos marxinais) no punto de contacto das vértebras. Tomografía computarizada (TC) e resonancia magnética nuclear (RM) – úsase non só para identificar cambios na columna vertebral, senón tamén para determinar patoloxías noutros órganos;USDG MAG (dopplerografía ultrasónica das arterias principais da cabeza) – Exame ecográfico do sistema circulatorio da cabeza e do pescozo, que permite diagnosticar o grao de alteración dos vasos sanguíneos o antes posible.
Que métodos de tratamento están dispoñibles para a osteocondrose?
Terapia farmacolóxicadebe ser estrictamente individual e diferenciado; a medicación é prescrita por un médico despois do diagnóstico.
Os principais medicamentos utilizados para tratar a osteocondrose:
- O alivio da dor ocorre coa axuda de analxésicos e medicamentos antiinflamatorios non esteroides (AINE). O tratamento con AINE debe ser o máis breve posible; 5-7 días son suficientes para aliviar a dor. Se a dor está mal controlada e é necesaria unha dose constante de medicamentos para aliviar a dor, pode tomar inhibidores selectivos da COX-2.
- Os antiespasmódicos alivian a dor e alivian os espasmos musculares.
- Método transcutáneo de alivio da dor: pomada, cuxo ingrediente activo é un AINE; crema para adormecer; Aplicacións con medicamentos antiinflamatorios e analxésicos; Engádense corticoides para mellorar o efecto.
- Tratamento para rexenerar un nervio inflamado ou comprimido, así como para mellorar a microcirculación sanguínea: vitaminas do grupo B, fármacos neuroprotectores, ácido nicotínico.
- Condroprotectores orais: glucosamina, sulfato de condroitina. Cando se toman regularmente, axudan a deter os cambios destrutivos na cartilaxe. Os condroprotectores incorpóranse ao tecido da cartilaxe, promovendo a formación da matriz ósea e reducindo a destrución das articulacións. A composición máis favorable: sulfato de condroitina + sulfato de glucosamina + clorhidrato de glucosamina + antiinflamatorios non esteroides (AINE). Estes fármacos chámanse condroprotectores combinados.
Métodos de tratamento non farmacolóxicos:
Medidas neuro-ortopédicas. Un punto importante no tratamento da osteocondrose é o cumprimento da actividade física racional. Deitado na cama durante moito tempo e unha actividade física mínima non só non beneficia a columna vertebral, senón que tamén leva a un síntoma permanente: dor nas costas.Ximnasia de recuperación (fisioterapia) prescríbese cando o paciente está en condicións satisfactorias (especialmente durante o período no que os signos da enfermidade desaparecen), o obxectivo principal é fortalecer o corsé muscular.Para previr caídas, mellorar a coordinación do movemento e a función do sistema vestibular (relevante para pacientes maiores), utilízanse discos de equilibrio, plataformas e camiños na terapia de exercicios.
Terapia manual con dor intensa no pescozo. Precísase con especial coidado e segundo estritas indicacións. O obxectivo principal é eliminar os cambios patobiomecánicos no sistema músculo-esquelético. O principal motivo para prescribir a terapia manual é a tensión patolóxica dos músculos paravertebrais. Non se esqueza dunha serie de contraindicacións para este tipo de tratamento que son relevantes para a osteocondrose: osteofitos masivos (crecementos patolóxicos na superficie do tecido óseo), que se forman na 4ª etapa de desenvolvemento desta patoloxía.Medidas fisioterapéuticas na fase aguda: - ultrasóns;
- fonoforese;
- irradiación ultravioleta;
- correntes de impulso;
- estimulación neuroeléctrica.
Procedementos fisioterapéuticos na fase subaguda: - electroforese;
- Terapia de campo magnético.
Masaxe. Todos os tipos utilizan unha masaxe superficial e relaxante con elementos de frotamento. Axiña que o síntoma de dor se alivia coa axuda da masaxe, pasan suavemente a elementos de frotamento máis intensos. Ao dominar a técnica de masaxe de acupresión (local), dáselle preferencia a este tipo.As intervencións cirúrxicas decídense de forma estrictamente individual dependendo das indicacións e do estado do paciente.

Medidas preventivas

- Selección competente de mobles (especialmente no lugar de traballo). A cadeira de traballo consta dun respaldo plano e sólido. A cama inclúe un colchón de dureza media, unha almofada de suavidade media (se é posible un colchón ortopédico e unha almofada).
- Corrección da visión, postura, mordida.
- Elección racional dos zapatos (especialmente importante para os condutores). O tamaño máximo do tacón é de 5 cm.
- Usar un cinto de retención, vendaxe ou corsé mentres traballa.
- Corrección de movementos: evita dobrarse e torcerse, levantar pesas coas costas rectas e as pernas dobradas nos xeonllos.
- Cambia a túa postura con máis frecuencia: non te quedes de pé nin se sente durante longos períodos de tempo.
- Nutrición adecuada: limitar a cantidade de alimentos doces, salgados, graxos e picantes. O alimento máis perigoso para os ósos é o azucre branco porque lixivia o calcio do tecido óseo. A dieta debe incluír froitas, bagas, vexetais, ovos, froitos secos, carne, riles, fígado, peixe, legumes e produtos lácteos.
- Protexerse dos cambios bruscos de temperatura; a auga quente nun baño, sauna, piscina, etc. é especialmente perigosa porque relaxa os músculos das costas e incluso unha pequena lesión neste estado non se nota, pero leva a tráxicas consecuencias para a columna vertebral humana e mesmo para o sistema musculoesquelético. xeral.
- Os tratamentos de auga non son só unha medida preventiva, senón tamén terapéutica. A natación combina o estiramento e a relaxación dos músculos.
- Tratamento de enfermidades crónicas.
- Vacacións activas e regulares.
Exemplos de exercicios eficaces para a prevención da osteocondrose cervical que se poden realizar directamente no lugar de traballo:
- sentado nunha cadeira, mirando cara adiante. O cepillo cobre e sostén a mandíbula inferior. Empuxe a cabeza cara adiante e cara abaixo con resistencia (fase de tensión); Relaxa e estira os músculos do pescozo, move lentamente a cabeza cara atrás (fase de relaxación);
- sentado nunha cadeira, mirando cara adiante. A palma dereita sitúase na meixela dereita. Incline lentamente a cabeza cara á esquerda, intente tocar a nosa orella co ombreiro esquerdo e permanecer nesta posición durante 3-5 segundos. Coloca a palma da man esquerda na meixela esquerda e fai o mesmo co ombreiro dereito.
- sentado nunha cadeira, mirando cara adiante. As mans están nos xeonllos. Inclinamos a cabeza cara á dereita, mantemos durante 5-7 segundos e volvemos moi lentamente á posición inicial. Despois inclinamos a cabeza cara á esquerda e, en consecuencia, facemos o mesmo.
Diploma
A alta frecuencia e importancia social da osteocondrose determina o interese científico neste problema. A enfermidade afecta non só aos anciáns, senón que se produce cada vez máis en mozos, o que atrae a atención de neurólogos, neurocirurxiáns, traumatólogos ortopédicos e outros especialistas. O diagnóstico oportuno e o tratamento adecuado desta patoloxía garante a adaptación social e a calidade de vida futura.















































